2021年09月
薬から食へ
管理栄養士の南です。
お久しぶりです。今年度は子ども3人が節目の学年で、私生活で忙しくしています。
そんな中コロナ禍でweb開催となったため2つの学会に参加することができました。
(夜な夜な視聴をしておりました…)
- 第26.27回 日本摂食嚥下リハビリテーション学会 “食べる”が繋がる”
- 第8回 日本在宅栄養管理学会 在宅医療・介護で支える ~食・暮らし・地域~
色々な講演をたくさん聴き、改めて自分が管理栄養士として、また管理栄養士という括りを外して今後取り組んでいきたいものが見えてきたような気がします。
日本摂食嚥下リハビリテーション学会は医師、歯科医師、看護師、薬剤師、管理栄養士、介護支援専門員、言語聴覚士、理学療法士、歯科衛生士など多職種が参加している学会です。
多職種連携が重要とされている現在ですが、他職種の講演を聴き、知ることで多職種連携もより深まると感じます。
在宅栄養管理学会は管理栄養士の学会です。
医師やNPO法人、看護師、介護支援専門員など在宅療養の第一線で活躍されている先生方の講演や、管理栄養士として日々在宅で食支援をされている先生方の発表を拝聴いたしました。
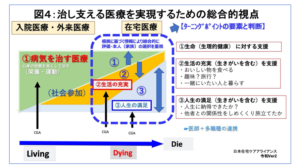
タイトルにもいたしましたが、「薬から食へ」という考え方をご紹介いたします。
薬を中止するということではなく、「治す医療」から「治し・支える医療」へという考え方ですが、「食事」は治療の一環でもありますが、生活習慣の一部、嗜好・環境などの面から考えることも重要です。
日本在宅ケアアライアンスHPより
まだまだ栄養指導は「制限される」というイメージが強いですが、「ナラティブ」を大事にして人生に寄り添い、人生最期の日まで支援継続できる。そんな管理栄養士になれたらと夢を抱いています。
DOACの限界と新たな治療
院長の山嵜です。
本日は抗凝固療法を中心とした講演会
「New treatment for arrhythmia Web Conference」で座長を務めさせていただきました。

講演会は聖マリアンナ医科大学 循環器内科 原田先生と東横病院脳卒中センターの吉江先生にご講演を頂きました。
原田先生からは心房細動とアブレーション治療。慢性心房細動におけるアブレーションの限界とDOACの必要性。出血リスクの高い方におけるDOACの限界。出血リスクの高い患者における左心耳閉鎖デバイスWATCHMANについてお話しいただきました。
高齢者に対するアピキサバンの通常用量と低用量の有効性と安全性を評価したJ-ELD AF registryのお話もありました。特に興味深かったのは低用量群の中でアピキサバンの血中濃度が上昇する群があり、そういった群では出血性イベントが多いという結果が示されたことです。女性、85歳以上、CCr<30、心筋梗塞などの既往といった特徴の患者様では血中濃度上昇のリスクがあるという結果でした。
HAS-BLED3点以上の出血リスクの高い心房細動患者に対する新たな治療が左心耳閉鎖デバイス「WATCHMAN」です。医師が抗凝固薬の内服が必要と判断した非弁膜症性心房細動患者さんのうち、抗凝固薬の長期間の内服が困難と考えられる重篤な出血リスクがある場合や、以前に重篤な出血の既往のある方を対象に行われる、脳卒中予防治療の代替療法です。左心耳は最も血栓を起こしやすい部位であり、そこに閉鎖デバイスを留置することで血栓の形成を防ぐことが出来ます。
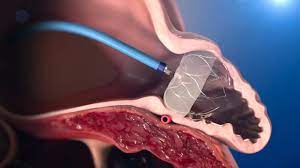
抗凝固療法を使用するべき方はたくさんいらっしゃいますが、中には出血のリスクが高く治療に難渋する事があります。WATCHMANデバイスの登場は脳梗塞・出血のリスクの高い方にとって新たな選択肢となることでしょう。
FMサルースのラジオでお話いたします。

明日9月15日 FMサルースラジオ 84.1MHzで放送されます、青葉区広報番組「あおバリュー」の「なしかちゃんコーナー」で青葉区医師会からコロナ禍の現状や過ごし方などについてお話しさせていただきます。
11時と18時半から同じ内容で放送がありますのでお時間ございましたら是非お聞きください♪
SURIフォーラムin横浜北部で高尿酸血症について講演会を行いました。
院長の山嵜です
本日は横浜北部の先生方を対象に尿酸についてのお話をさせて頂きました。

高尿酸血症はこれまで痛風の原因疾患という観点で認識されておりましたが、最近では心血管疾患や腎疾患、そして新型コロナウイルス感染症の危険因子という幅広い分野で注目されてきました。
痛風の方は日本に125万人いると言われていますが、高尿酸血症はその10倍1250万人いるのではないかと考えられています。
尿酸は本来抗酸化物質として体を守る重要な働きを担っています。実は抗酸化物質の約半分を占めると言われているのです。
しかしそんな善玉の働きを有する尿酸も、体の中で過剰になると今度は酸化物質、つまり悪玉として働くようになってしまいます。
メタボリックシンドロームでは尿酸が高くなり、また尿酸が高くなるとメタボリックシンドロームを発症しやすくなってしまいます。まさに悪循環です。
メタボリックシンドロームで尿酸が高くなるメカニズムの一つが、近位尿細管にあるURAT1という尿酸再吸収トランスポーターの活性化です。
インスリン抵抗性が上昇すると近位尿細管でのナトリウム再吸収が促進され、それに伴い乳酸等の有機酸再吸収が起こります。有機酸はURAT1を介して排泄されますが、それと引き換えに尿酸の再吸収が生じるわけです。
高尿酸血症には大きく3つの病型分類があります。
❶ 尿酸排泄低下型
❷ 尿酸産生増加型
❸ 腎外排泄低下型
このうち最も多いのが尿酸排泄低下型です。
当院で検討したデータでは未治療の高尿酸血症の75%が尿酸排泄低下型を示していました。
こうした背景からも尿酸排泄を促進する薬剤が日本人では適していると考えることが出来ます。
これまでは尿酸産生を抑制するキサンチンオキシダーゼ阻害薬が主に使用されていましたが、URAT1阻害薬の使用を見直す時期が来ているのかもしれません。
それぞれの薬剤に長所短所がありますので、適した薬剤を選択することがこれからの高尿酸血症治療には重要ではないかと思います。
高尿酸血症や痛風でお悩みの方がいらっしゃいましたらいつでもお気軽にご相談下さい。