2019年06月
研修報告(糖尿病)②
管理栄養士の南です。
前回に引き続き、糖尿病に関する研修報告です。
先日、第15回横浜西部・中部地区CDEフォーラムに参加してきました。
実はこの日は息子の体育祭。午後からの研修だったので、少し遅れて参加
できるかな?と思っておりましたが、体育祭途中で豪雨に見舞われ午後の部が
延期となり、満を持して開始からの参加となりました!
◎糖尿病関連骨粗鬆症◎
糖尿病と骨粗鬆症の関連については、
☑糖尿病の治療薬には骨粗鬆症のリスクが上がるものがある
☑高血糖によるAGE(最終糖化産物)により骨芽細胞の働きが抑えられ骨形成が低下する
ことなどにより骨粗鬆症になりやすくなります。
また、
☑食事療法で減量したことによる骨量減少
☑積極的に食物繊維を摂取することでカルシウムの吸収を妨げる
☑エネルギー制限によるカルシウム摂取不足
食事療法をすることがリスクを高めてしまいかねない事実!
血糖コントロールだけでなく、全体をみていく必要性を改めて感じました。
食品に含まれる栄養素を様々な視点から複合的にみて、食事支援をするのは
管理栄養士の職務!がんばります。
ちなみに骨粗鬆症の治療は当院で実施しておりますので、心配な方は医師へご相談下さい。
◎糖尿病の食事療法 up to date ◎
まもなく改定が予定されている糖尿病診療ガイドラインを見据えたお話も拝聴
することができました。まだ詳細は決まっていないそうですが、従来とは少し
変わってきそうです。
特にエネルギーの設定については長らく標準体重をもとに算出されてきましたが、
算出方法についても応用力が求められるようになりそうです。
個別化という単語を近年の研修ではよく耳にしますが、個別化すればするほど
支援者の質が問われるため、大変です!
さて、私も日頃お勧めさせていただいている食べ順についてですが、
野菜→ごはん でも 肉・魚→ごはんでも 食後の血糖上昇はごはんを先に食べる
より抑えられますのでベジファーストではなくメインファーストでもOKです。
ここで重要なのが「たんぱく質」。
ベジファーストでベジだけでおなかいっぱい!は避けなければならないので、
食事量が多く摂れない方はメインファーストをお勧めさせていただいております。
高齢者はたんぱく質の合成力が低下すると言われています。
従ってたんぱく質をたくさん摂取しないと必要な量が摂取できません。
しかし、同時に腎機能が低下していることも多くなり、たんぱく質の過剰摂取
は腎臓への負担ともなります。
腎臓病のステージによってはたんぱく質制限が現在推奨されておりますが、
サルコペニアの回避についても考えなければなりません。
この矛盾に葛藤する日々です。
◎NAFLD/NASH診断治療の up to date◎
NAFLD…非アルコール性脂肪性肝疾患(アルコール以外の要因でおこる脂肪肝の総称)
NASH…非アルコール性脂肪肝炎(脂肪肝でとどまらず徐々に進行する肝臓病)
「脂肪肝」 健康診断でよく目にする言葉ですね。
以前はアルコール以外の要因による脂肪肝は心配ないと言われていましたが、現在
そうした脂肪肝の一部は肝硬変、肝臓がんへと進行することがわかってきています。
しかし、この脂肪肝に対する治療薬は現在ないので、食事療法、運動療法が大切に
なってくるわけですが、肝臓は沈黙の臓器と言われ、脂肪肝でとどまっているのか
繊維化が進んでいるのか自覚症状ではよっぽど進まないとわかりません。
そこで、FIB-4-indexというAST、ALT、血小板数から計算して得られる値が、NASHの可能性があるかないかをみていく上で役立ちます。
腹部超音波検査で「脂肪肝」と診断されたら評価してみることがお勧めだそうです。
また、脂肪肝があるといずれ糖尿病を発症するリスクが高くなるようです。
侮れない脂肪肝、健康診断で脂肪肝と言われたら、お早めのご相談をお勧めします。
ちなみにここで言う「非アルコール性」の定義は
1日あたりの純エタノール量が男性30g、女性20gですので、乾杯程度の飲酒習慣
の方は非アルコール性となるのです!!
以上3題の講演レポートでした。
さて6月も残すところ1週間。今週は毎月恒例の健康教室があります。
6月27日(木) 午前10:00~ クリニック4階にて
今回のテーマは山嵜院長の専門「心房細動について」です。
私は、梅雨の薬膳でレシピを作成中です!(まだ完成してません…汗)
ご予約不要となっております。梅雨まっただ中お天気が心配ですが、お気軽にご参加下さい。
研修報告(糖病病)①
管理栄養士の南です。
先日、第4回横浜北部・糖尿病療養支援を考える会に参加してきました。
縁あって、こちらには第1回から欠かさず参加させていただいております。
◎インスリン自己注射器に触ってみよう◎
普段管理栄養士はあまり触れないインスリン自己注射器を実際に触ってみる事が出来ました。
消毒して、針をつけて、2単位に合わせ空打ちして、指示単位を合わせて、自己注射。針を外して片付けて…。その前にまず血糖測定もされる方はさらにそちらの手技も。。
毎日数回…と思うと改めて大変!というのが率直な感想でした。
◎糖尿病食事療法のパラダイムシフト◎
ロカボで有名な山田 悟先生。
緩やかな糖質制限を掲げ、日本糖尿病学会が推奨する食事療法に異を唱える先生の講演、日頃患者様より糖質制限について聞かれる事も多いため大変楽しみにしていました。
同じ事を思った管理栄養士が多かったのでしょうか?会場には管理栄養士仲間がたくさん!!。
書籍などでロカボについて軽く学んではおりましたが、実際に講演を拝聴し衝撃的な事もたくさんありました。
内容について少しご紹介します。(実際は論文などを用いてのお話でしたが、ロカボの内容のみ記載します)
ロカボとは1食で摂取する糖質量を20~40gとし、プラス1日10gの糖質を間食から摂取することを提唱しています。
これ以外の制限はないので、おかずはいくら食べてもよいそうです。
ちなみに糖質20gはご飯に換算すると約50g、茶碗1/3程の量に相当します。
先生の病院では主食を70gに設定し、1800kcal/日 脂質エネルギー比は45%。そして、不足分は各自院内のコンビニで購入し、申告することになっているそうです!
しばらく病院給食から遠ざかっている私ですが、この設定で献立を立てる管理栄養士は大変だろうな。。。入院時食事療養費は1食最大766円(算定要件をすべて満たす場合)、食材費はもちろん人件費や光熱費も含めやりくりできるのか…。とそんなことを思いながら拝聴しておりました。
食事療法の方法については、色々な事が言われています。エビデンスが大事である事は事実ですが、どんな方法が最適なのかは個人により異なるため、生活習慣や生活環境も踏まえた支援の必要性について改めて考える機会となりました。
管理栄養士は医師の指示のもと栄養食事指導を行う職種ですので、主治医である当院の先生方と相談しながらおひとりおひとりに適した支援ができるよう、考えていきたいと思います。
実は立て続けに、もう一つ糖尿病療養支援の研修会に参加しましたので次回ご報告させていただきます。
30回記念! たちばな台健康教室 パート4
前回までに息切れの原因として
❶ 呼吸器疾患
❷ 貧血
❸ 心不全
に関して述べて参りました。
今回は息切れの原因4つ目
「筋力低下」ついてお届けします。
同じ坂道を登るにしても、筋力があれば楽に、息切れせずに登れますよね。
坂道を登ったり、ある程度の速さで歩いたりすると、息が上がったり、足がパンパンに張ってきます。
その様な運動の強度を「乳酸性閾値」と呼びます。
筋力が低下すると、軽い運動でも乳酸が産生されるようになります。
↓
乳酸が産生されると、体が酸性に傾きます。
↓
換気を増やすことにより、酸性を中和しようとします。
↓
換気が増えることで「息切れ」が生じます。
心臓、肺、血液などに異常が見られず、運動時の息切れが生じる方の原因は、筋力の低下かも知れません。
今回の健康教室では、若草台ケアプラザから横浜市で推奨しているトレーニングプログラム
「ハマトレ」をレクチャーして頂くために講師の先生方にお越しいただきました。


皆さん、とても楽しんで一緒にハマトレを行いました。
私も一緒に動きましたが、体が温まり、とてもいい運動になりました。
自宅でもできる非常に楽しい運動ですのでご興味のある方はぜひ行って頂き、息切れの予防にして頂けたらと思います。
「ハマトレ」動画はこちら↓
30回記念! たちばな台健康教室 パート3
「あなたに潜む!息切れの4つの原因」
今回は3回目となります。
酸素を含んだ血液を全身に送り出す臓器、それが
「心臓」です。
心臓の障害が原因で息切れを生じるようになってしまった状態、それを
「心不全」と言います。
心不全とは
心臓が悪いために
息切れやむくみが起こり、
だんだん悪くなり
生命を縮める病気です
心不全は不整脈、心筋梗塞、弁膜症、心筋症、高血圧性心疾患など、あらゆる心臓疾患の終末像なのです。
現在心不全患者は増加の一途をたどっており、外来患者数は100万人を突破するなど
心不全パンデミックの時代と呼ばれています。
心不全はポンプ機能が低下する「収縮不全」と広がりやすさが低下する「拡張不全」に分類されます。
近年収縮力が保たれた拡張不全を主とする心不全をHFpEFと呼び、このHFpEFは心不全の約半数を占める事がわかってきました。
心筋梗塞などの重大な基礎疾患をもたない方でも、拡張能が低下することで心不全を発症します。
その基礎疾患には高血圧・糖尿病・肥満が多いことが知られています。
また男性に比べて高齢女性でその発症率が高いことが明らかになっています。
心不全の検査で最も力を発揮するのが「心エコー」検査です。
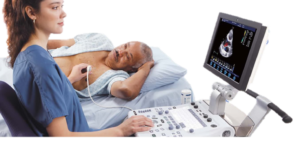
心エコー検査は心臓の収縮力、心肥大の有無、弁膜症の有無、拡張能などたくさんの情報を知ることが出来る非常に重要な検査です。
また、血液検査で心不全を鑑別するのに有用な項目が「BNP」です。
BNPは主に心室で産生され、心臓に圧負荷がかかると上昇します。
息切れがあり、BNPが100pg/mlを超えているようであれば、心不全を疑い心エコー検査など精密検査を行う方が良いでしょう。
30回記念! たちばな台健康教室 パート2
パート1ではCOPDのお話を致しました。
全身の臓器に酸素を運搬する血液に障害が存在する時にも息切れが生じます。
その代表が「貧血」です。
貧血の中で最も頻度が高い疾患が「鉄欠乏性貧血」です。
赤血球中にはヘモグロビンという物質が存在します。
酸素はこのヘモグロビン中の鉄原子と結合し各臓器に運ばれるのです。
ヘモグロビンが減少してしまうと、十分な酸素を全身に運搬することが出来なくなります。
これが鉄欠乏性貧血です。
鉄欠乏性貧血を認めたら、女性はまず婦人科疾患がないかどうかを調べます。
そしてもう一つ重要な疾患は消化管出血です。
胃がんや大腸がんをはじめ消化器系の疾患のためにじわじわと出血が生じている際にも貧血が発症します。
貧血を認めたらまずは
「便潜血」の検査を受けましょう。

貧血の治療は原因疾患があれば、その治療を優先します。
そして鉄分の多いものをぜひ摂取して下さい。
動物性食品では
・豚レバー
・牛肉
・あさり
植物性食品では
・小松菜
・納豆
・ほうれん草
などがおススメです。
食事で十分な鉄分が補充出来ない方には診察の上鉄剤を処方いたします。
お気軽にご相談ください。
息切れがして体がだるいなー、と思う時には一度血液検査を行い貧血があるかどうかを確認しましょう。
30回記念! たちばな台健康教室 パート1
2016年7月21日に第1回たちばな台健康教室を開催し、
なんと今回の2019年5月30日で・・・
第30回を迎えることが出来ました!
ありがとうございます!!
毎月1回の健康教室は準備に心が折れそうになる事も多々ありましたが、
聴講にお越し下さる皆さんの温かい笑顔に毎回励まされ、これまで「息切れ」することなく
続けてくることが出来ました。
という事で、第29回、30回のテーマは
「あなたに潜む! 息切れの4つの原因」
です。
まず呼吸とは
「生物が生命維持に必要なエネルギーを得るために、酸素を取り入れて養分を分解し、その際に生じた二酸化炭素を排出する現象」
と定義することが出来ます。
ここで呼吸に関連する3つの器官を考えてみましょう。
❶ 気道~肺:空気を吸い酸素を取り込む。空気を吐くことで二酸化炭素を排出する。
❷ 血液:肺から酸素を取り込み各臓器に供給。また各臓器から二酸化炭素を取り込み肺に運ぶ。
❸ 心臓:血液を各臓器に送りだすポンプ機能を有する。
これらの器官に障害が存在すれば、正常な呼吸を維持することが出来なくなり息切れが起こります。
息切れを生じる呼吸器疾患の代表として
「COPD」があります。
COPDとは
「タバコを主とする有害物質を長期に吸入暴露することで生じた肺の炎症性疾患」と定義される通り、
そのほとんどがタバコの煙によって生じます。
タバコの煙に含まれる有害物質が肺の構造を破壊したり、気管支に慢性的な炎症を起こすことにより換気障害を引き起こすのです。
COPDは簡単な検査で診断することが出来ます。
それが呼吸機能検査です。
「吸って吸って吸ってー、ぷーっと吐いて―ーー」の肺活量の検査を思い出してください。
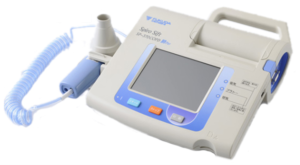
喫煙をしていて最近息苦しいという方、簡単な検査ですので一度測定をしてみましょう。
COPDは早期発見・早期治療が大切です。
さて、治療の最優先はもちろん「禁煙」です。
禁煙しなければいけないことはわかっていてもなかなか踏み切れない方も多いのではないでしょうか?
自力での禁煙成功率は非常に低いことがわかっています。
もし禁煙を少しでも考えていらっしゃる方はお気軽に当院の「禁煙外来」へご相談ください。
皆さんの禁煙の力に少しでもなれればと思います。
https://map.sugu-kinen.jp/p/kinenmap/dtl/0000049388/?&his=al1,al2,al3,nm






