2022年03月
「実臨床における心房細動の診療 ~新たなエビデンスから考えるハイリスク患者への抗凝固療法~」 Vol.2
今回は前回に引き続き、先日の講演会から
「抗凝固療法の実際」についてお届けしたいと思います。
不整脈薬物治療ガイドライン2020にでは「心房細動における抗凝固療法の推奨」は下記のように示されています。

脳梗塞のリスク因子であるCHADS2スコアで1点以上の心房細動患者様においては抗凝固薬特にDOACの使用が推奨されています。
では、リアルワールドで抗凝固療法はどの程度適切に施行されているのか?
少し以前のデータになりますが、FUSHIMI-AFレジストリーのデータをご紹介いたします。
(Circ J. 2017; 81: 1278-85.)
FUSHIMI-AFレジストリーは開業医を多く含む京都伏見区の医療機関に通院する患者を対象とした登録研究です。
登録患者の平均年齢は74.2歳で、80歳以上が32.1%と海外を含む他のレジストリーに比べて年齢が高く、CHADS2スコアも2.1点と高い傾向を認めております。
AFに対する抗凝固薬の投与率は50.5%と約半数しか抗凝固療法が施行されておらず、このデータから実臨床では様々な理由で抗凝固療法がおこなわれていない可能性が示唆されました。
抗凝固療法を躊躇する最大の理由は出血リスクです。
最近では抗凝固療法中に注意するべき出血関連因子として「高齢」「低体重」「腎機能障害」「抗血小板薬使用」の4つが注目されています。
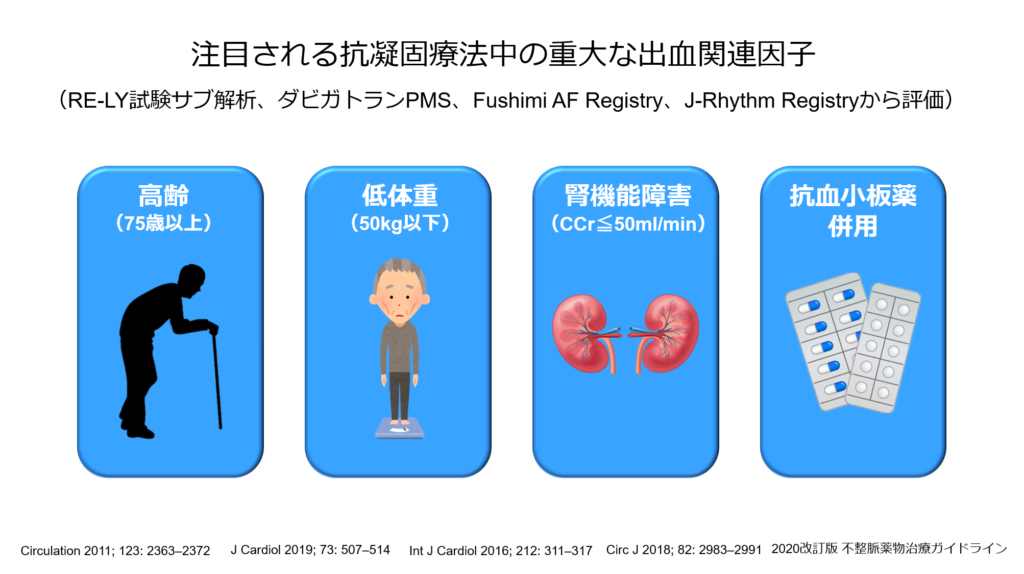
心房細動に対して抗凝固薬を使用する際には、上記の項目を考慮し用量設定を行います。
2020改訂版 不整脈薬物治療ガイドラインより
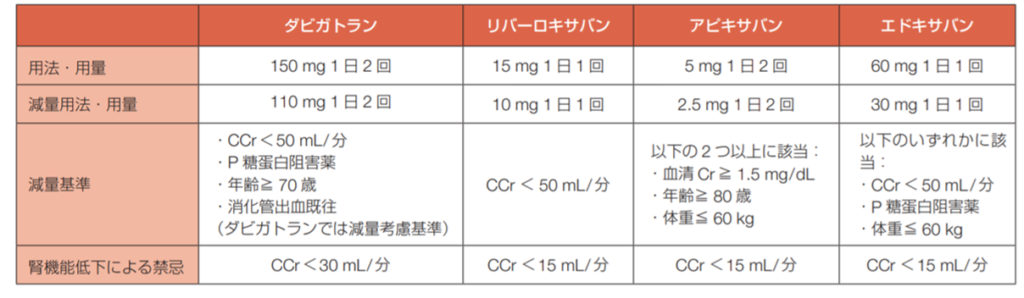
上記の減量基準に従い各抗凝固薬の用量調整を行うわけですが、減量した用量で十分に塞栓症の予防が出来るのか? そして出血のリスクは減少するのか?
そのような疑問を解決するために施行されたエドキサバンの特定使用成績調査がETNA-AFです。(J Arrhythm. 2021; 37(2):370-383)
この試験は日本の心房細動患者を対象にエドキサバンの2年間投与の安全性・有効性を評価することを目的とし、約11000例の心房細動患者を対象に行われました。
安全性の評価項目は出血イベントを含む有害事象、有効性評価項目は虚血性脳卒中、全身性塞栓症、心筋梗塞、死亡を含む臨床イベントになります。
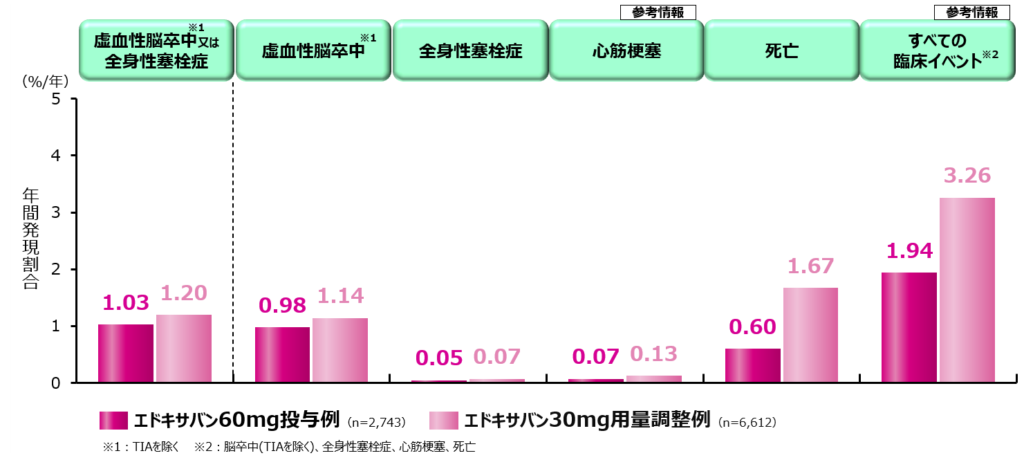
エドキサバンの通常用量60mgを内服した群と、減量基準に則り減量用量30mgを内服した群の虚血性脳卒中または全身性塞栓症の年間発現割合は1.03%と1.20%と差は見られませんでした。
もちろん減量群の平均年齢は77.4歳と通常用量群の67.4歳に比較して10歳高齢であること、そして腎機能低下症例を含む高リスク患者が多いことから死亡を含むすべてのイベント発現率は高くなっています。
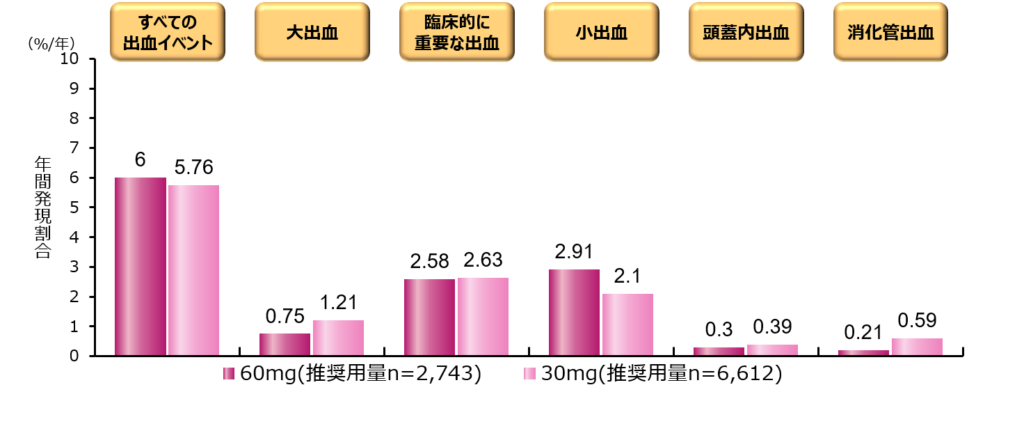
出血性イベントの発生率も60mg群と30mg群で大きな差は見られず、30mgという用量設定が、出血高リスク患者様にとっても安心して使用できる用量設定であることが証明されました。
わが国の高齢化に伴い、心房細動患者数は約100万人存在すると言われています。
そして外来に通院される心房細動患者様の特徴として多くの疾患を合併している高齢者の割合が非常に高くなっております。
年齢は脳梗塞のリスクであり、そして出血性イベントのリスクでもあります。
次回は「高齢者の抗凝固療法について」をvol.3としてお届けしたいと思います。
「実臨床における心房細動の診療 ~新たなエビデンスから考えるハイリスク患者への抗凝固療法~」 Vol.1
院長の山嵜です。
1月2月は大変バタバタしており久しぶりのブログ更新となりました。
1月18日の出来事になりますが、聖マリアンナ医科大学 循環器内科病院教授 原田智雄先生に座長をお勤め頂き、
「実臨床における心房細動の診療 ~新たなエビデンスから考えるハイリスク患者への抗凝固療法~」というテーマで講演をさせて頂きました。

心房細動治療の3本柱は
・抗凝固療法
・洞調律維持
・心拍コントロール
になります。
当院でも行っているようにアブレーション治療の進歩により、高齢の心房細動患者様においても安全な治療と良好な成績をお届けすることが出来るようになりました。
心房細動アブレーションは生命予後を改善させることが出来るのか?
そんな疑問を検証するために126施設で行われたrandomized torialがCABANA trialです。(JAMA. 2019;321(13):1261-1274)
アブレーション群と薬物治療群に無作為割り付けを行い「死亡、脳梗塞、重度の出血、心停止の複合アウトカム」を主要評価項目としています。
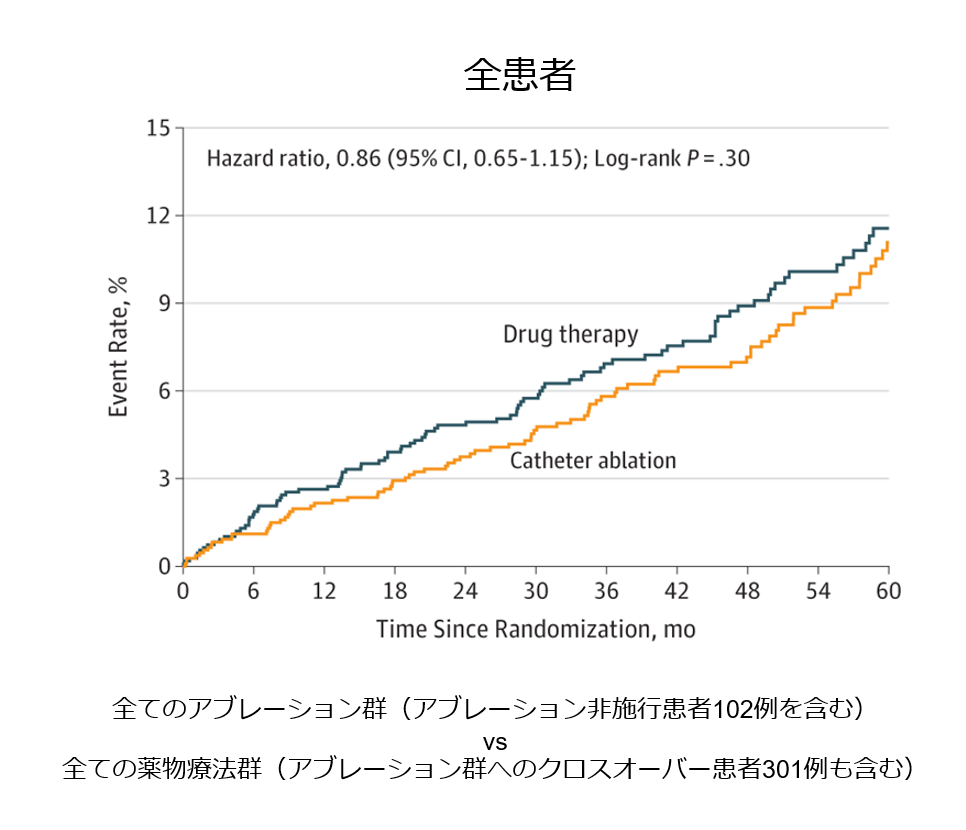
主要評価項目発生率の結果ですが、アブレーション群で14%リスク低下を認めたものの、有意差は見られませんでした。
この試験のリミテーションとしてアブレーション群1108例中102例は実際にはアブレーションを受けなかった、そして薬物療法群の約3割301例は結局アブレーションを受けたという、多くのクロスオーバーが存在する試験であるという事実があります。
そこでアブレーション群の中で実際にアブレーションを行った群と全薬物療法群とを比較してみたところ、アブレーション施行群では27%のリスク低下という有意な予後改善効果が認められました。
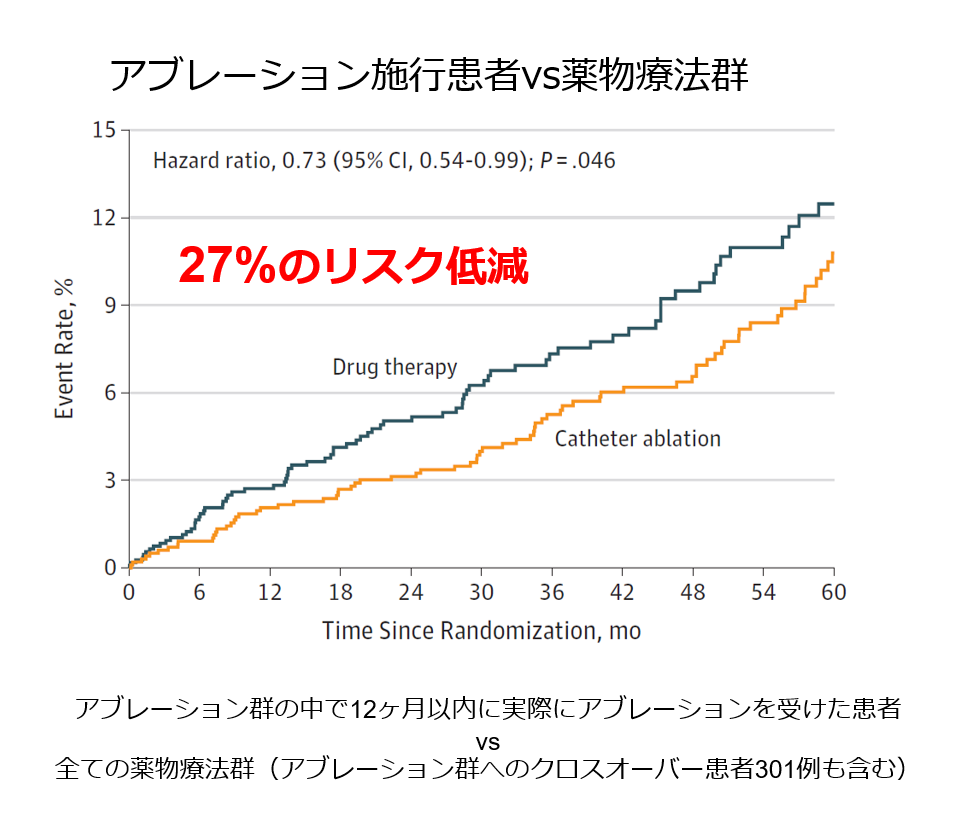
全薬物療法群からアブレーションを施行した症例を省くとさらに差は開くのだろうという事が予想されますので、どうやらアブレーションは予後の改善に貢献できそうだという事になります。
ではその再発率はどうでしょうか?
それを検討するためにCABANA試験に参加した症例のうち1240例を5年間長時間心電図で評価した報告があります。
(J Am Coll Cardiol. 2020 75(25): 3105-18)
30秒以上持続する心房性頻拍を再発と定義しています。はじめの1年は1か月ごとに、その後は半年ごとに長時間心電図を96時間装着して評価した結果です。
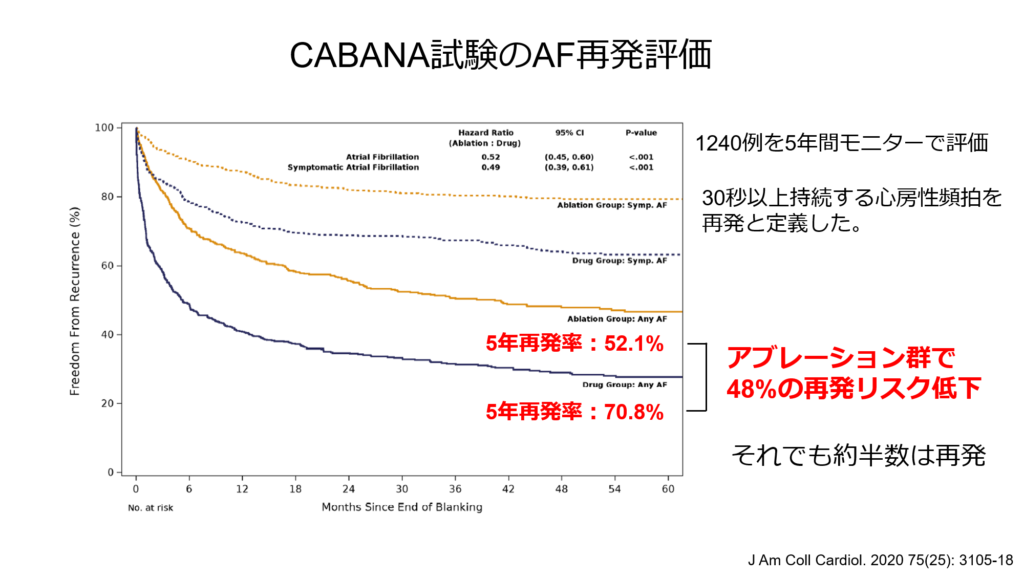
5年再発率は薬物療法群で70.8%、アブレーション群で52.1%とアブレーション群で48%の再発リスク低下を認めておりますが、それでも約半数では再発を認めているという結果が明らかとなりました。
再発例には無症候性心房細動も多く認めるため、やはりアブレーション治療が優れた治療であっても抗凝固療法は欠かせない治療になってくることがお分かりいただけるかと思います。
次回は講演でお話しした内容の中から「抗凝固療法の実際」についてお届けいたします。






