ケアネットWEB講演会 ~かかりつけ医による腎性貧血治療~
本日は2022年11月29日にケアネットWEB講演会でお話をさせて頂きました内容についてご報告をしたいと思います。
今回のテーマ
「かかりつけ医による腎性貧血治療 ~心腎貧血症候群から読み解く貧血治療の重要性~」
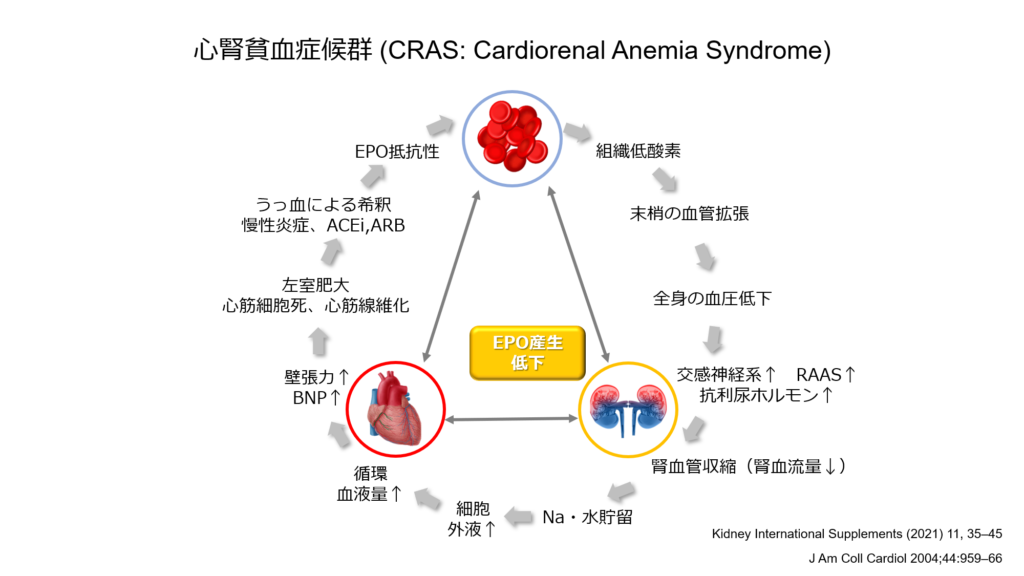
心疾患と慢性腎臓病の間には深い関係が存在します。
心不全では心拍出量の低下や腎潅流量の低下、レニンアンジオテンシンアルドステロン系亢進や交感神経活動の亢進、慢性炎症や吸収不良に伴う貧血などを介して慢性腎臓病を増悪させます。
一方慢性腎臓病ではナトリウム貯留や水貯留によるうっ血や高血圧、エリスロポエチン低下に伴う貧血を介して心不全を増悪させます。
このような心疾患と慢性腎臓病の関係を「心腎連関」と呼んでいますが、心不全と慢性腎臓病両疾患に深く関与する病態が貧血です。
貧血が存在する事で心不全と慢性腎臓病の悪循環が成立してしまう事から、この3つが同時に存在する病態は「心腎貧血症候群 CRAS」と呼ばれています。
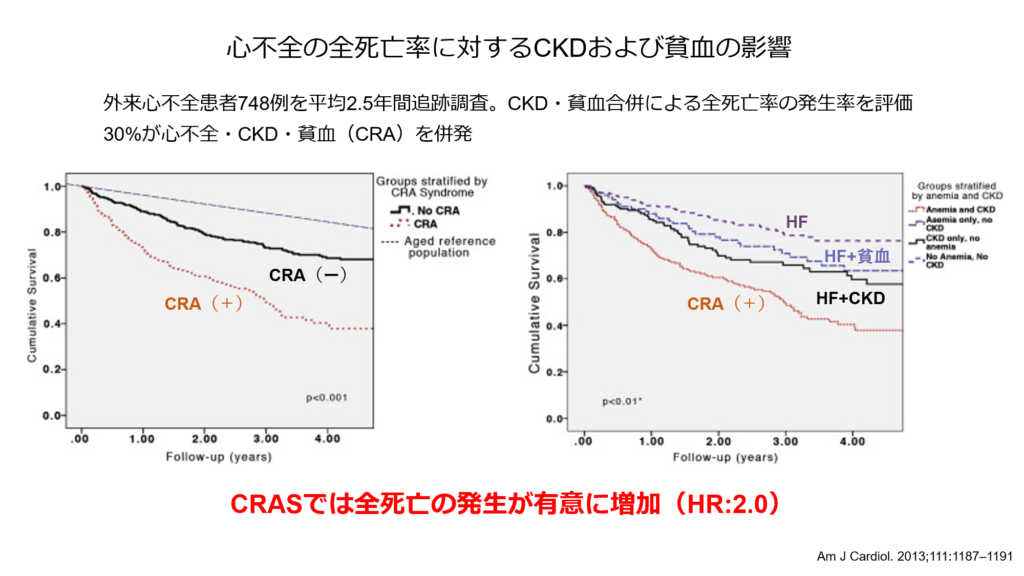
CRASが存在すると予後が不良なことは多く報告されており、慢性腎臓病や貧血を有さない心不全患者に比べ、CRASでは全死亡の発生が有意に高いことが知られています(ハザード比:2.0)。
心不全・慢性腎臓病・貧血の中で比較的治療介入を行いやすいことから、近年貧血治療が注目されるようになりました。
消化管出血を含む原因疾患の鑑別が最も重要になりますが、治療介入において重要な二つの病態が
① 鉄欠乏
② 腎性貧血
です。
鉄欠乏に関しましては別の講演会でも詳しくお話をさせて頂きましたので、後日改めてブログに書かせて頂こうと思いますが、一文にまとめさせて頂きますと・・・
「鉄欠乏は心不全や慢性腎臓病に高率に合併し、息切れや心不全の予後に大きく影響するため、トランスフェリン飽和度 20%未満では鉄補充療法を検討するべきである」
という事になるかと思います。
そして次のステップと致しまして、慢性腎臓病患者で鉄補充を行っても貧血が残存し、エリスロポエチン濃度が50mlU/mLで網状赤血球の増加が見られない場合には腎性貧血を疑う必要があります。
ではヘモグロビンがどのレベルになったら治療介入を検討するべきか。
現ガイドラインでは下記のように推奨されています。
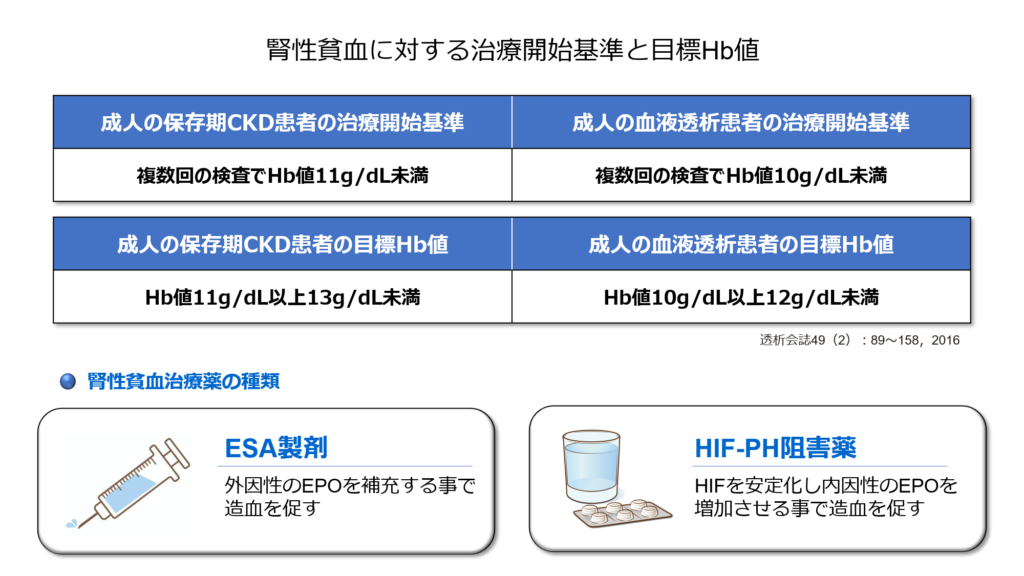
そして腎性貧血治療には「ESA製剤」と「HIF-PH阻害薬」があり、患者様の病態、生活習慣、嗜好などにより選択する事になります。
これまでも使用しており注射に慣れている、内服薬をこれ以上増やしたくない方であればESA製剤を、
注射には抵抗がある、通院する機会をなるべく減らしたい方であればHIF-PH阻害薬を
選択するメリットがあるかと思います。
またESA製剤を使用しているがなかなか貧血の改善が見られず、ESA製剤の用量が非常に多くなってしまっているような「ESA抵抗性」を示す方ではHIF-PH阻害薬に変更してみるのも手かもしれません。
ESA製剤の用量が多い方では心血管リスクが高いという報告もあり注意が必要です。
ESA抵抗性の最大の要因は鉄欠乏です。ESAを投与しても血液の素材が不足していれば貧血は改善しません。
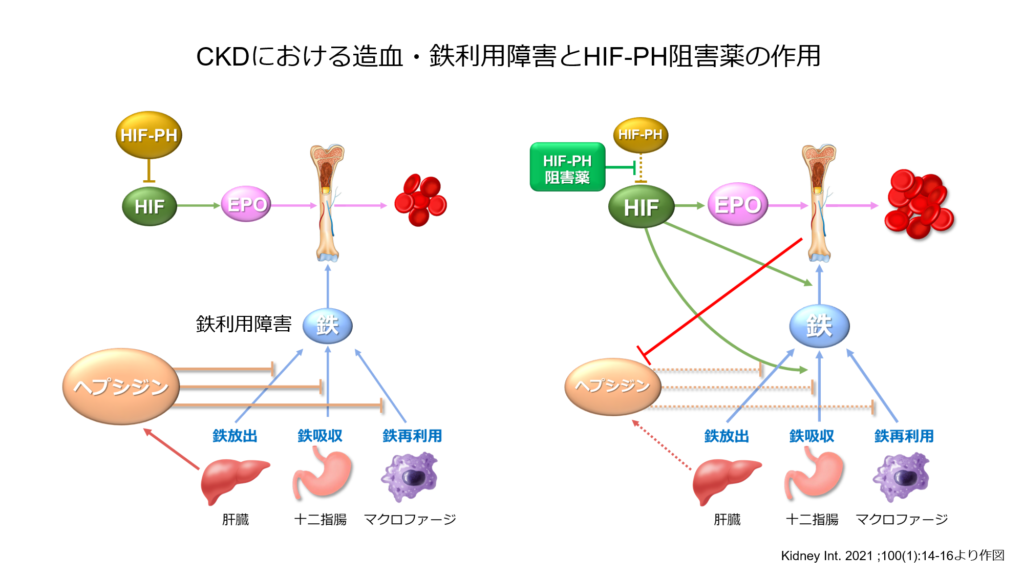
そしてもう一つkeyとなるのが「ヘプシジン」という鉄調節因子の存在です。
ヘプシジンは体内に鉄が過剰になった時に肝臓で生成され、腸管や網内系細胞の鉄輸送蛋白であるフェロポルチンに結合することで、消化管からの鉄吸収や網内系細胞からの鉄放出を抑制する働きを有しています。
慢性腎臓病は慢性炎症の病態を有しておりますが、増加した炎症性サイトカインはヘプシジンを増加させ、また腎機能障害下ではヘプシジンの排泄も低下するためヘプシジン濃度が上昇します。ヘプシジンが増加した状態では鉄利用能が低下してしまうためESA抵抗性が惹起されるということになるわけです。
HIF-PH阻害薬がヘプシジン濃度を低下させ、鉄利用を改善させるという臨床データがいくつか示されており、日本腎臓学会からも「ESA抵抗性の原因が不明若しくは対応が困難な場合(鉄利用障害など)には、HIF-PH阻害薬への変更を考慮しても良い」というrecommendationが発表されています。
貧血による息切れや心不全・慢性腎臓病増悪をかかりつけ医が見逃さないことが患者様にとって大きなメリットになることは間違いありません。
内服薬による腎性貧血治療という選択肢を手に入れたことにより、新たな貧血治療の時代が訪れたと言っても過言ではないでしょう。






